ЦНК "Казачье подворье" станицы Ленинградской
Профилактика ВИЧ у новорожденных
Профилактика ВИЧ у новорожденных
Раньше беременность считали слишком большим риском передачи вируса будущему ребенку, поэтому многие женщины, живущие с ВИЧ, не решались иметь детей. К счастью, с появлением эффективной антиретровирусной терапии ВИЧ-инфекция стала контролируемым заболеванием. При соблюдении правил женщина может выносить и родить здорового ребенка.
Профилактика ВИЧ-инфекции у новорожденных построена на том факте, что заражение ребенка может происходить тремя путями:
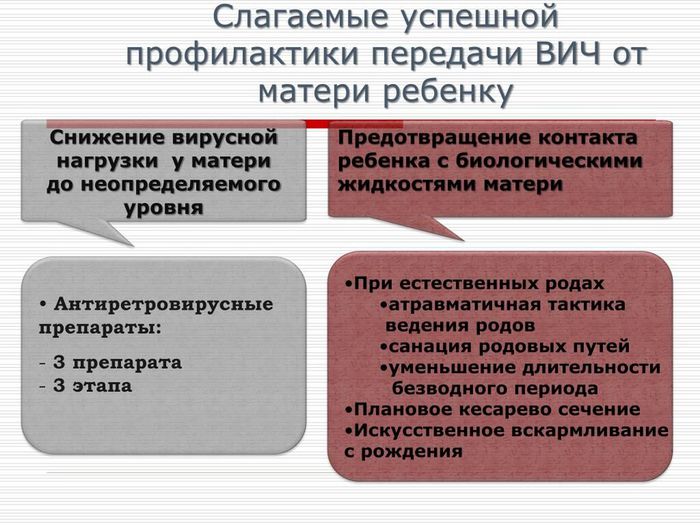
Через плаценту во втором и третьем триместрах беременности.
Через кровь во время физиологических родов или операции кесарева сечения.
Через грудное молоко в постнатальном периоде.
Женщины, которые не получают лечение, в 25-40% случаев передают ВИЧ своему ребенку. Применение антиретровирусных препаратов и соблюдение правил предосторожности снижает этот риск до 0,8-1%.
Первый этап — до родов
В идеале беременность планируют уже на фоне принимаемой ВААРТ, когда женщина достигла неопределяемой вирусной нагрузки. Если партнер имеет ВИЧ-положительный статус, ему также необходимо получать лечение. Чем меньше вируса будет присутствовать в крови беременной, тем ниже риск инфицирования ребенка во внутриутробном периоде.
Если женщина по каким-либо причинам не принимала терапию или узнала о своем статусе только при постановке на учет в женскую консультацию, лечение подбирают после верификации диагноза. Желательно начать прием препаратов в первом триместре — до 13-й недели беременности.
Критический срок старта антивирусной терапии — 20 недель беременности. Если начинать лечение позже, риск передачи вируса ребенку повышается.
Схему лечения для беременных подбирают с учетом возможной токсичности препаратов для плода. Лекарства с низким профилем безопасности (Эфавиренц, Диданозин, Ставудин) не используют в первом триместре, чтобы избежать пороков развития. Эффективная ВААРТ включает не менее 3 препаратов.
Во время беременности женщине нужно регулярно сдавать анализы:
- определение вирусной нагрузки спустя 2-4 недели от начала лечения и далее каждый месяц до достижения неопределяемого значения;
- определение числа CD4-лимфоцитов 1 раз в 3 месяца;
наблюдение за течением беременности по стандартной акушерской схеме.
Второй этап — во время родов
У беременных с ВИЧ-положительным статусом возможны физиологические роды. Их проводят при соблюдении таких критериев:
- вирусная нагрузка перед родами менее 1000 копий/мл;
- уровень CD4-клеток свыше 350/мл;
- одноплодная беременность;
- отсутствие акушерско-гинекологических противопоказаний.
В остальных случаях вести роды через естественные пути рискованно для матери и ребенка, поэтому врачи выбирают метод планового кесарева сечения. При строгом соблюдении противоэпидемических мероприятий операция безопасна.
Обязательное условие ведение родов — продолжать антиретровирусную терапию. В день родов женщина принимает таблетки из обычной схемы, за исключением Зидовудина. Это препарат вводится внутривенно от начала родов до пересечения пуповины. Если у женщины ранее зарегистрированы тяжелые побочные реакции на Зидовудин, лекарство не назначают.
Третий этап — после родов
Химиопрофилактика ВИЧ проводится всем детям, рожденным от матерей с ВИЧ-инфекцией или женщин из группы высокого риска (потребители парентеральных наркотиков, имеющие полового партнера с ВИЧ-положительным статусом).
Существует 2 варианта профилактики ВИЧ в послеродовом периоде:
- Стандартная схема — применение Зидовудина в сиропе в течение 4 недель после рождения.
- Тройная терапия антиретровирусными препаратами в сиропах и суспензиях, которая продолжается 4 недели.
ВИЧ-положительным матерям не рекомендуется кормить ребенка грудью. Вирус передается через молоко: 12-20% новорожденных с подтвержденным ВИЧ заражаются именно таким способом.
Новорожденным обязательно проводят анализ ВИЧ-статуса. В первые сутки после родов делают анализ антител методами ИФА и иммунного блоттинга, исследование вирусной нагрузки методом ПЦР. Далее ребенка обследуют в 1, 4, 12 и 18 месяцев жизни. Если результаты анализов отрицательные, у младенца нет проявлений ВИЧ-инфекции и нарушений иммунного статуса, его снимают с учета у инфекциониста.